بازبینی علمی و تاییدیه بالینی: پنل تخصصی جراحان فک و صورت هلو ایمپلنت از کاشت ایمپلنت دندان برای بیماران دیابتی
نکته مهم: این مقاله بر اساس پروتکلهای جراحی فک و صورت تدوین شده است. پیش از هرگونه اقدام جراحی، دریافت تاییدیه کتبی از پزشک متخصص غدد برای بیماران دیابتی الزامی است.
شنیدن جمله «شما دیابت دارید و استخوان فک، ایمپلنت را پس میزند» یکی از بزرگترین ترسهای بیماران است. بسیاری از افراد مبتلا به دیابت، سالها با مشکلات دندان مصنوعی متحرک مدارا میکنند، صرفاً به این دلیل که تصور میکنند جراحی کاشت دندان برای آنها یک خط قرمز پزشکی است.
بررسی دادههای ارجاعی کلینیکها نشان میدهد که این تصور کاملاً منسوخ شده است. جراحی ایمپلنت دندان برای بیماران مبتلا به دیابت نوع ۱ و ۲ نه تنها غیرممکن نیست، بلکه اگر پروتکلهای پیشجراحی رعایت شوند، با نرخ موفقیت بالای 90% به اتمام میرسد.
اما جراحان فک و صورت برای پذیرش شما یک شرط اساسی دارند. این شرط، پایین بودن قند خون ناشتا (FBS) در صبح روز جراحی نیست؛ بلکه ثبات شاخص HbA1c (میانگین قند خون سه ماهه) است.
در این راهنمای بالینی، به جای توصیههای مبهم، مسیر تصمیمگیری شما را با اعداد و فکتهای پزشکی روشن میکنیم. با مطالعه این مقاله دقیقاً متوجه خواهید شد که:
- اعداد خط قرمز: آزمایش HbA1c شما باید روی چه عددی باشد تا جراح اجازه باز کردن لثه و سوراخ کردن استخوان را بدهد؟
- دلیل فیزیولوژیک شکست: چرا دیابت کنترلنشده باعث عفونت و جوش نخوردن پایه تیتانیومی میشود؟
- پروتکلهای ویژه: مصرف چه آنتیبیوتیکها و دهانشویههایی قبل و بعد از جراحی برای شما الزامی است؟
- انتخاب پزشک: چرا مدیریت بافت نرم در افراد دیابتی بسیار حساس است و نباید به دندانپزشک عمومی مراجعه کرد؟
برای رهایی همیشگی از دردسرهای بیرون آوردن دندان متحرک در شب، کاملترین و طبیعیترین جایگزین، استفاده از روش [ایمپلنت تمام فک یا فول موس] است که به شما دندانهایی صددرصد ثابت و قدرتمند هدیه میدهد.

قند خون نرمال برای جراحی ایمپلنت دندان برای بیماران دیابتی چقدر است؟
اولین سوالی که بیماران دیابتی در جلسه مشاوره میپرسند این است که «قند خون ناشتای من صبحها روی ۱۴۰ است، آیا میتوانم ایمپلنت کنم؟»
پاسخ بالینی به این سوال نیازمند تغییر یک باور غلط است. قند خون ناشتا یا همان FBS، عددی است که به شدت تحت تاثیر رژیم غذایی شب گذشته، استرس و حتی کیفیت خواب شماست. برای یک جراح فک و صورت یا متخصص لثه، تنها معیار قطعی و قابل اعتماد برای باز کردن لثه و شروع جراحی، آزمایش میانگین قند خون سه ماهه یا همان HbA1c است.
آزمایش HbA1c رفتار واقعی متابولیسم بدن شما را در ۹۰ روز گذشته نشان میدهد و مشخص میکند که آیا سیستم ایمنی و عروق خونی شما توانایی ترمیم زخم جراحی را دارند یا خیر.
در پنل تخصصی هلو ایمپلنت، خط قرمزهای جراحی بر اساس اعداد این آزمایش به سه دسته قطعی تقسیم میشوند که در جدول زیر به صورت شفاف بیان شده است:
| عدد آزمایش | وضعیت مجاز بودن جراحی | ریسک جوش نخوردن پایه | پروتکل درمانی هلو ایمپلنت |
|---|---|---|---|
| کمتر از 7\% | کاملاً ایمن و مجاز | برابر با افراد سالم (کمتر از 5\%) | جراحی روتین + مراقبتهای استاندارد بعد از ایمپلنت |
| بین 7\% تا 8\% | نیازمند احتیاط بالینی | متوسط (نیازمند کنترل دقیق لثه) | تجویز آنتیبیوتیک پیشگیرانه + دهانشویه کلرهگزیدین + ویزیتهای زودهنگام |
| بالاتر از 8\% | اکیداً ممنوع | بسیار بالا (خطر عفونت حاد و شکست قطعی) | ارجاع فوری به متخصص غدد + توقف کامل پروسه دندانپزشکی تا زمان کاهش قند |
همانطور که در جدول بالا مشاهده میکنید، اگر شاخص HbA1c شما بالاتر از 8\% باشد، هیچ جراح متعهدی استخوان فک شما را برای کاشت ایمپلنت سوراخ نخواهد کرد. دلیل این ممنوعیت، حفظ سلامت خود شماست؛ زیرا در این اعداد، سلولهای استخوانساز (استئوبلاستها) توانایی چسبیدن به پایه تیتانیومی ایمپلنت را از دست میدهند و پایه پس از چند هفته با عفونت از فک خارج میشود.
بنابراین، اولین قدم عملی شما پیش از مراجعه به کلینیک دندانپزشکی، مراجعه به یک آزمایشگاه معتبر و انجام تست HbA1c است.
چرا دیابت کنترلنشده باعث شکست و عفونت ایمپلنت میشود؟ (بررسی فیزیولوژیک)
بسیاری از بیماران تصور میکنند دندانپزشکان به دلیل تعصب یا ترس شخصی از جراحی افراد دیابتی خودداری میکنند؛ اما واقعیت کاملاً به مکانیزم ترمیم بدن شما بستگی دارد.
موفقیت ایمپلنت دندان به پدیدهای به نام «اوسئواینتگریشن» (Osseointegration) یا جوش خوردن پایه تیتانیومی با استخوان فک بستگی دارد. برای اینکه سلولهای استخوانی بتوانند دور این فلز را بگیرند و آن را جزئی از بدن کنند، فک شما به خونرسانی فوقالعاده قوی و سیستم ایمنی هوشیار نیاز دارد.
هنگامی که قند خون شما برای مدت طولانی (شاخص HbA1c بالای 8\%) کنترل نشده باشد، سه اتفاق مخرب در محل جراحی رخ میدهد:
- اختلال در عروق خونی ریز: دیابت باعث تنگ شدن و آسیب به مویرگهای خونرسان به لثه و فک میشود. وقتی خون، اکسیژن و مواد مغذی کافی به محل ایمپلنت نرسد، بافت لثه به جای ترمیم، دچار سیاهی یا نکروز میشود.
- فلج شدن سلولهای استخوانساز: قند خون بالا عملکرد سلولهای «استئوبلاست» (سازندگان استخوان) را مختل میکند. در این حالت، استخوان فک نمیتواند پایه ایمپلنت را در آغوش بگیرد و پایه پس از مدتی لق میشود.
- تاخیر در ترمیم زخم و خطر عفونت (پری ایمپلنتایتیس): در افراد دیابتی، گلبولهای سفید ضعیفتر عمل میکنند. در نتیجه، باکتریهای موجود در دهان به راحتی وارد کانون جراحی شده و باعث عفونت شدید لثه و استخوان میشوند.
آیا پیوند استخوان برای افراد دیابتی خطرناکتر است؟
بیماری دیابت به خودی خود باعث تحلیل رفتن سریعتر استخوانهای فک میشود. به همین دلیل، درصد بالایی از بیماران دیابتی پیش از کاشت دندان، به جراحی «پیوند استخوان» یا «سینوس لیفت» نیاز پیدا میکنند.
جراحی پیوند استخوان در افراد سالم معمولاً یک پروسه روتین است، اما در بیماران دیابتی حساسیت بسیار بالاتری دارد. انجام پیوند استخوان در بیماران دیابتی نیازمند تکنیکهای پیشرفتهتری است و کوچکترین خطای میلیمتری در برش لثه میتواند منجر به پس زدن پودر استخوان شود.
تکنیک پیشرفته برای بیماران دیابتی: متخصصین مجرب برای تسریع روند جوش خوردن استخوان در افراد دیابتی، از تکنیکهایی مانند PRF (پلاسمای غنی از پلاکت) استفاده میکنند. در این روش، از خون خود شما در روز جراحی نمونهگیری شده و فاکتورهای رشد آن استخراج میشود تا روی محل پیوند قرار گیرد. این کار سرعت ترمیم زخم را در بیماران دیابتی به شکل چشمگیری افزایش میدهد.
اگر بودجه کافی برای ایمپلنتهای کاملاً ثابت ندارید اما میخواهید لقی دندان مصنوعی خود را متوقف کنید، درمان [اوردنچر یا دندان مصنوعی بر پایه ایمپلنت] یک گزینه اقتصادی و فوقالعاده است که با حداقل تعداد پایه در فک چفت میشود.
پروتکلهای ویژه: مراقبتهای قبل و بعد از ایمپلنت برای افراد دیابتی
بیماران دیابتی نباید با جراحی ایمپلنت مانند یک دندانکشی ساده برخورد کنند. در پروتکلهای درمانی استاندارد (مانند آنچه در کلینیکهای منتخب هلو ایمپلنت رعایت میشود)، مسیر مراقبتی یک بیمار دیابتی از چند روز پیش از جراحی آغاز شده و تا ماهها پس از آن ادامه دارد.
اقدامات حیاتی قبل از روز جراحی
- زمانبندی هوشمندانه ویزیت: بهترین زمان برای جراحی بیماران دیابتی، اولین نوبت در ساعات اولیه صبح است. در این زمان، سطح کورتیزول و قند خون در پایدارترین حالت خود قرار دارد و استرس انتظار در مطب به حداقل میرسد.
- هرگز ناشتا نروید: برخلاف روزی که آزمایش خون میدهید، برای جراحی ایمپلنت با بیحسی موضعی نباید ناشتا باشید. داروهای دیابت (قرص یا انسولین) خود را دقیقاً طبق روال معمول مصرف کنید و یک صبحانه مقوی بخورید تا در حین جراحی دچار افت ناگهانی قند خون (هیپوگلیسمی) نشوید.
- آنتیبیوتیک پیشگیرانه (پروفیلاکسی): معمولاً جراح برای جلوگیری از ورود باکتریها به جریان خون، تجویز آنتیبیوتیک وسیعالطیف (مانند آموکسیسیلین) را از ۲۴ ساعت قبل از شروع جراحی آغاز میکند تا سطح ایمنی بدن بالا برود.
مراقبتهای تخصصی بعد از کاشت ایمپلنت (دوره نقاهت)
دوره نقاهت و بسته شدن زخم در افراد دیابتی معمولاً طولانیتر است. رعایت دقیق نکات زیر تفاوت بین موفقیت و شکست درمان را رقم میزند:
هشدار مهم درباره رژیم غذایی بعد از ایمپلنت: دندانپزشکان معمولاً پس از جراحی، مصرف غذاهای سرد و نرم مانند بستنی را برای بند آمدن خونریزی توصیه میکنند. اما برای بیماران دیابتی، مصرف بستنی یا سوپهای پر از کربوهیدرات ساده به شدت خطرناک است! افزایش ناگهانی قند خون در روزهای اول جراحی، روند ترمیم لثه را کاملاً مختل میکند. به جای آن، حتماً از سوپهای پروتئینی (آب گوشت، قلم یا مرغ) ولرم و پوره سبزیجات با شاخص گلیسمی پایین استفاده کنید.
- مدیریت بهداشت زخم: روزی دو تا سه بار از دهانشویه کلرهگزیدین (بدون الکل) استفاده کنید، اما به هیچ وجه در ۲۴ ساعت اول دهان خود را با شدت غرغره نکنید (فقط مایع را در دهان بچرخانید و بیرون بریزید) تا لخته خون روی زخم کنده نشود.
- پرهیز مطلق از دخانیات: ترکیب دیابت و نیکوتین یک فاجعه قطعی برای ایمپلنت است. سیگار کشیدن باعث انقباض همان مویرگهای ضعیفی میشود که در بیماران دیابتی به سختی در حال خونرسانی به لثه هستند و خطر عفونت را چند برابر میکند. اگر فردی سیگاری هستید، با رعایت پروتکلهای ترک موقت (که در مقاله تخصصی تاثیر سیگار بر ایمپلنت بررسی کردیم) میتوانید این جراحی را با موفقیت پشت سر بگذارید.
- رصد علائم خطر (Red Flags): در صورت مشاهده تورم غیرطبیعی که پس از ۳ روز به جای کاهش، افزایش یافته است، ترشح چرک، طعم بد دهان، یا لقی قطعه فلزی روی ایمپلنت (هیلینگ اباتمنت)، بدون اتلاف وقت به صورت اورژانسی به جراح خود مراجعه کنید.
هرچند تمامی بیماران باید دستورالعملهای استاندارد مراقبتهای بعد از ایمپلنت را رعایت کنند، اما این قوانین برای افراد دیابتی حکم مرگ و زندگیِ ایمپلنت را دارد و کوچکترین کوتاهی در بهداشت، به سرعت به عفونت ثانویه ختم میشود.
اگر هنوز درگیر لقی و دردسرهای پروتزهای متحرک هستید و به دنبال یک راهکار دائمی میگردید، پیشنهاد میکنیم راهنمای جامع مقایسه دندان مصنوعی با ایمپلنت کامل را در پلتفرم هلوایمپلنت مطالعه کنید تا بهترین تصمیم را برای آینده لبخند خود بگیرید.
چرا انتخاب دندانپزشک عمومی برای کاشت ایمپلنت دندان برای افراد دیابتی ریسک است؟
بسیاری از بیماران برای کاهش هزینهها یا به دلیل آشنایی قبلی، ترجیح میدهند جراحی کاشت دندان خود را به دندانپزشک عمومی بسپارند. در حالی که این انتخاب برای یک فرد با سلامت کامل ممکن است موفقیتآمیز باشد، اما انجام این کار برای یک بیمار دیابتی یک ریسک بالینی جبرانناپذیر است.
دلیل این هشدار جدی، فیزیولوژی متفاوت فک شماست. مدیریت بافت نرم (لثه) در بیماران دیابتی بسیار شکننده و حساس است. یک خطای میلیمتری در زاویه برش لثه، کشش بیش از حد بافت در حین جراحی یا حتی یک بخیه زدن با فشار نامناسب، میتواند به سرعت منجر به قطع همان خونرسانی ضعیف لثه و در نهایت نکروز (سیاه شدن و مرگ بافت) شود.
در صورت بروز نکروز یا عفونتهای پیچیده (پری ایمپلنتایتیس)، تنها یک جراح متخصص فک و صورت یا پریودنتیست (متخصص لثه) دانش آکادمیک و مهارت کلینیکی لازم برای کنترل بحران، انجام پیوندهای بافتی و نجات فک شما را دارد.
به همین دلیل، اکیداً توصیه میکنیم بیماران مبتلا به دیابت نوع ۱ و ۲، جراحی خود را صرفاً به متخصصین جراحی فک و صورت یا متخصصین لثه (پریودنتیست) بسپارند. برای پیدا کردن پزشکانی که در مدیریت شرایط سیستمیک تبحر دارند، میتوانید رزومه و تخصص دندانپزشکان شهر خود را در بخش [لیست متخصصین ایمپلنت هلو ایمپلنت] بررسی کنید و مستقیماً نوبت مشاوره بگیرید.
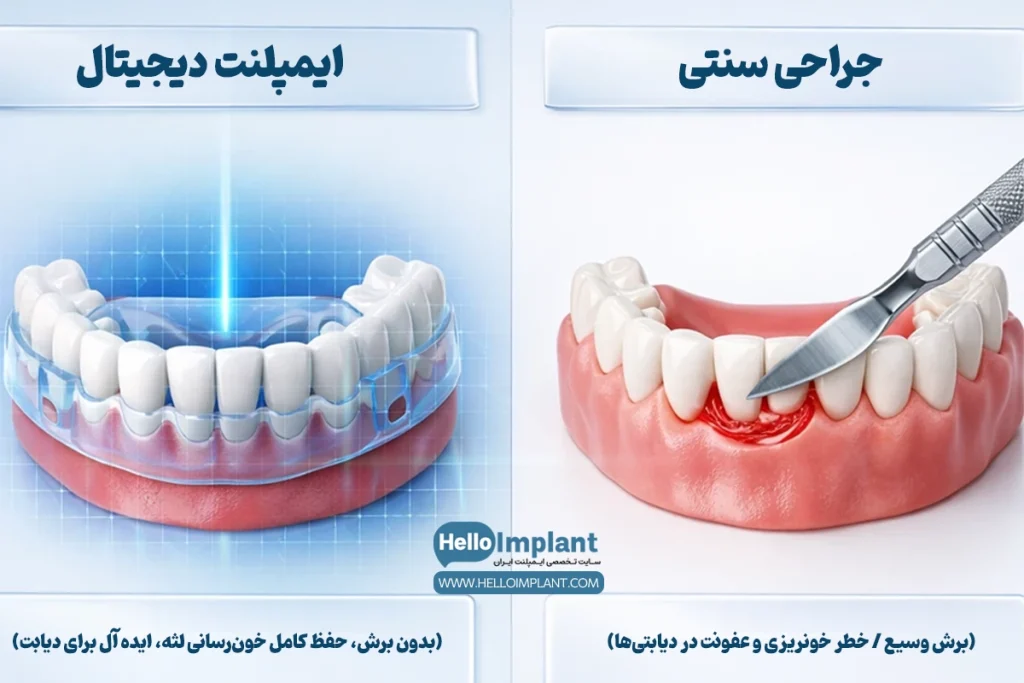
آیا ایمپلنت دیجیتال برای افراد دیابتی انتخاب بهتری است؟
بله، بدون شک. در روش ایمپلنت دیجیتال، نیازی به برش وسیع لثه با تیغ جراحی و بخیه زدن نیست. چون بافت نرم لثه کمتر دستکاری میشود، خونرسانی مویرگی آسیب نمیبیند و خطر خونریزی بعد از ایمپلنت در دیابت و همچنین ریسک عفونت به حداقلِ ممکن میرسد. این روش برای دیابتیها یک مزیت بالینی بزرگ محسوب میشود.
بهترین نوع ایمپلنت برای افراد دیابتی کدام است؟
برای بیماران مبتلا به دیابت، برند و تکنولوژی سطح ایمپلنت بسیار مهم است. معمولاً متخصصین از بهترین مارک ایمپلنت دندان، پایههایی با سطح فعال یا هیدروفیل (آبدوست) هستند (مانند تکنولوژی SLActive در برندهای سوئیسی). این سطوح خون را به سرعت جذب کرده و زمان جوش خوردن استخوان را از ۳ ماه به ۳ الی ۴ هفته کاهش میدهند، در نتیجه فرصت برای بروز عفونت به شدت کم میشود.
آیا طول عمر ایمپلنت در بیماران دیابتی کمتر از افراد عادی است؟
خیر؛ اگر شاخص HbA1c شما زیر 7\% نگه داشته شود و بهداشت دهان (استفاده از مسواک بین دندانی و واترفلاس) را به صورت سختگیرانه رعایت کنید، عمر ایمپلنت در بیماران دیابتی دقیقاً برابر با افراد سالم (۱۵ تا ۲۰ سال و حتی مادامالعمر) خواهد بود. اما در صورت نوسان شدید قند خون، ایمپلنت ممکن است در کمتر از چند ماه با عفونت لثه از دست برود.
آیا انجام «ایمپلنت فوری» (کشیدن دندان و کاشت همزمان) برای دیابت نوع ۲ مجاز است؟
ایمپلنت فوری برای افراد دیابتی با ریسک بالایی همراه است. از آنجا که سیستم ترمیم بافت در دیابت نوع ۱ و دیابت نوع ۲ کندتر از حالت عادی است، بیشتر جراحان متخصص ترجیح میدهند از روش سنتی (تاخیری) استفاده کنند. یعنی دندان کشیده شود، ۲ الی ۳ ماه برای بازسازی استخوان زمان داده شود و سپس کاشت انجام گیرد تا از عارضه جوش نخوردن ایمپلنت در دیابت جلوگیری قطعی به عمل آید.
مهمترین عوارض ایمپلنت دندان برای افراد دیابتی چیست؟
شایعترین و خطرناکترین عوارض ایمپلنت در بیماران دیابتی، «پری ایمپلنتایتیس» (التهاب و عفونت شدید بافتهای اطراف ایمپلنت) و «عدم اوسئواینتگریشن» (جوش نخوردن پایه فلزی به استخوان فک) است. تنها راه پیشگیری از این عوارض، کنترل دقیق قند خون ۳ ماه قبل و ۳ ماه بعد از جراحی و مراجعه به متخصصین مجرب لثه و فک است.